Ein Skandal für ein reiches Land und einen relativ wohlhabenden Kontinent
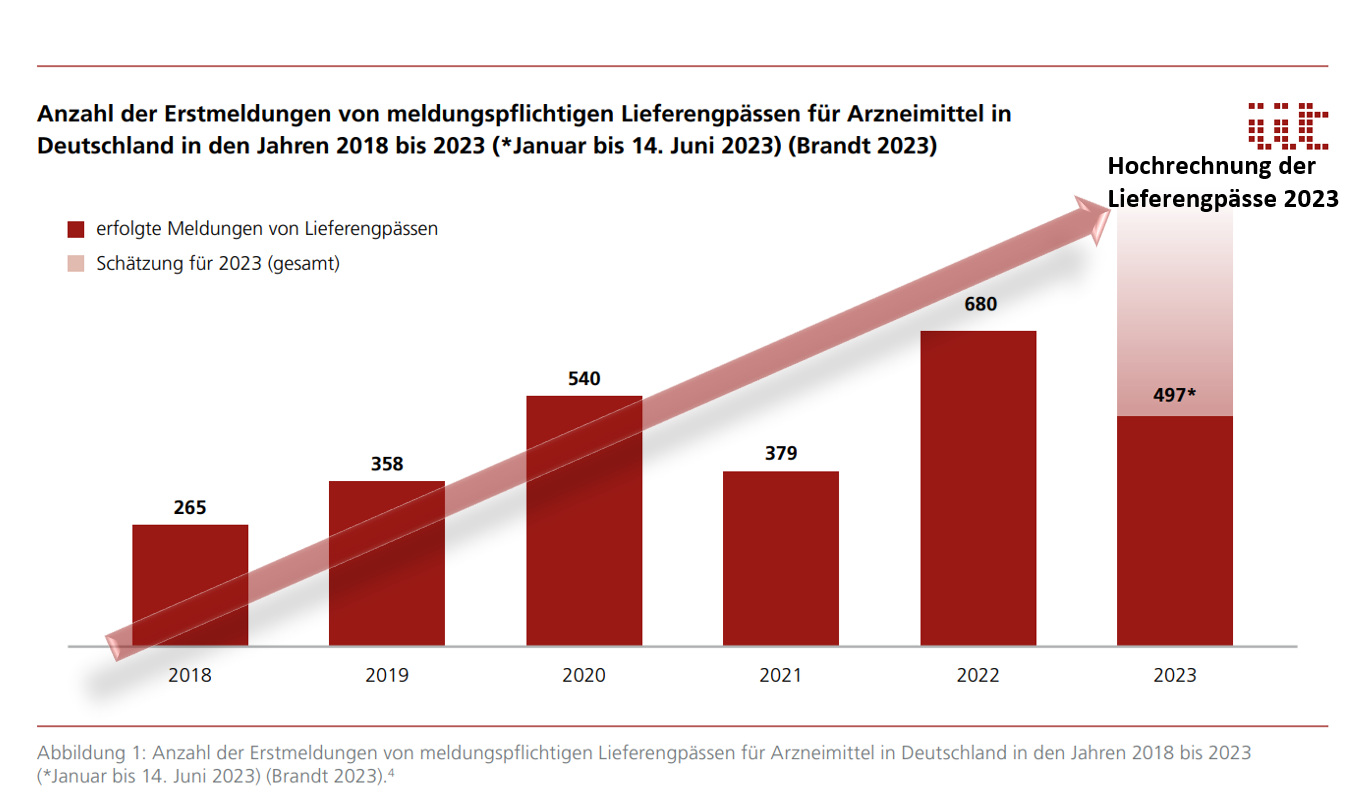
In den letzten Monaten hat sich das Problem der Knappheit von Arzneimitteln dramatisch zugespitzt. Lieferschwierigkeiten gibt es schon seit vielen Jahren und die können immer mal auftauchen, da ist zum Beispiel Unfälle oder sonstige Probleme in der Produktion und in der Lieferkette geben kann. Das Problem ist allerdings seit 2019 auf einem unerträglich hohen Niveau immer größer geworden. Eltern bekommen keinen Fiebersaft für ihre Kinder, Medikamente für Herzpatienten, gegen psychische Erkrankungen und auch Krebsmedikamente sind immer mal wieder nicht verfügbar. In Deutschland lag die Anzahl der Erstmeldungen von Lieferengpässen der versorgungskritischen Arzneimittel im Jahr 2018 bei 265 (Abbildung 1, (Brandt 2023)). Im Jahr 2022 stieg diese Anzahl auf 680. Gegenwärtig umfassen die Lieferengpässe bis Juni bereits 497 Erstmeldungen1.
Was bedeuten die Engpässe konkret?
Die Engpässe führen zu einer enormen psychischen Belastung von Patientinnen und Patienten sowie Eltern von erkrankten Kindern. In den meisten Fällen kann mit viel Aufwand Abhilfe geschaffen werden und es kommt Gott sei dank nur selten zu echten dramatischen medizinischen Problemen. Trotzdem ist die Situation unzumutbar. Darüber hinaus bedeutet sie eine unerträgliche Belastung für das medizinische Personal in Praxen und Kliniken sowie für das Personal in Apotheken. Hochqualifiziertes medizinisches Personal kann in der Zeit, in der man aufwendig Ersatzlösungen sucht, nicht für die eigentliche Aufgabe zur Verfügung stehen und das bei Ärzte-, Pflegekräftemangel und sonstigen Personalmangel.
Probleme auch in anderen europäischen Ländern/ Die wirklich durchgreifende Lösung nur europäisch möglich
Die Arzneimittelknappheit ist in Deutschland zum Teil dramatischer als in anderen europäischen Ländern, weil die Billigmentalität (siehe unten) in Deutschland besonders ausgeprägt war und hier der Druck für Anbieter von patentfreien Arzneimitteln noch größer war. In den meisten Fällen handelt es sich aber um Probleme, die in ganz Europa zu unterschiedlichen Zeitpunkten und mit unterschiedlicher Intensität immer wieder auftreten. Natürlich muss vermieden werden, dass die Knappheit in einem europäischen Land dadurch beseitigt wird, dass man die Medikamente aufkauft und zu Versorgungsengpässen in anderen Ländern führt. Hier bedarf es einer guten gemeinsamen Abstimmung, vor allen Dingen aber muss die Marktmacht der 440 Millionen Europäer gemeinsam genutzt werden, um das bestmögliche Ergebnis zu vertretbaren Kosten zu erhalten. Ein ungesunder Wettbewerb zwischen den Mitgliedstaaten führt ebenso wenig zum Erfolg wie nationale Aktionen, die keine ausreichenden Anreize für den gesamten europäischen Markt bringen.
Experten warnen seit Jahren, andere Fraktionen haben das Problem unterschätzt
Das Problem ist nicht in wenigen Monaten entstanden und lässt sich deshalb auch nicht in wenigen Monaten beheben. Seit Jahren kämpfe ich dafür, dass wir es an der Wurzel anzupacken. Lange bin ich auf taube Ohren gestoßen. So habe ich beispielsweise schon 2019 beantragt, dass sich der Ausschuss für Umwelt und Gesundheit im Europäischen Parlament systematisch mit dem Thema befasst und Lösungsvorschläge erarbeitet (sogenannter Initiativbericht). Dieser Vorschlag wurde von einer Mehrheit aus Sozialdemokraten, Grünen, Linken und der liberalen RENEW-Fraktion abgelehnt, mit der Begründung: „Wir haben für so etwas keine Zeit, wir konzentrieren uns jetzt auf den Green Deal“.
Initiativen des Europäischen Parlaments und der Europäischen Kommission
Nachdem das Problem während der Corona-Pandemie für jeden offensichtlich war, habe ich den Antrag erneut gestellt, in diesem Fall mit Erfolg. Das Parlament hat nach Anhörung vieler Experten einen umfassenden Katalog für Lösungsvorschläge ausgearbeitet. Unter anderem:
• Förderung von Rückverlagerungsaktivitäten und Genehmigung staatlicher Beihilfen (Steuervorteile und Finanzierung), um Firmen zur Betriebstätigkeit in Europa zu ermutigen, von der Herstellung bis zur Verpackung und Verteilung.
• Priorisierung der Versorgungssicherheit in Ausschreibungsverfahren, wobei die Europäische Kommission den Mitgliedstaaten das beste Angebot empfiehlt.
• Schaffung einer europäischen Reserve von strategisch wichtigen Medikamenten nach dem Modell des „RescEU“-Mechanismus der Kommission.
• Systematischere gemeinsame Beschaffung, um die Kosten für bestimmte Medikamente und Ausrüstungen zu senken.
• Erhöhung der Transparenz in der Verteilungskette durch zentralisiertes Management und verstärkte Verantwortlichkeit der verschiedenen Stakeholder.
• Echtzeit-Management von Medikamentenbeständen in den Mitgliedstaaten und Verhinderung von Lagerbildung.
• Einführung vereinfachter Gesetzgebung und flexiblerer regulatorischer Maßnahmen in Krisenzeiten zur Linderung von Engpässen und Erleichterung des Medikamententransports zwischen den Mitgliedstaaten.
• Einführung innovativer digitaler Tools zum Informationsaustausch über Medikamenten- und Medizinproduktmängel in den Mitgliedstaaten.
Ein kleiner Teil dieser Vorschläge wurde von der Europäischen Kommission bereits aufgegriffen und in einer Gesetzgebung bei der Reform der Europäischen Arzneimittelagentur (EMA) schon beschlossen. Dank des erweiterten Mandats kann die EMA koordinierter auf Gesundheitskrisen reagieren, Engpässe bei Arzneimitteln überwachen, wissenschaftliche Beratung bieten und Studien koordinieren. Zudem wurde eine Lenkungsgruppe und eine Notfall-Taskforce eingerichtet, die sich mit dem Thema der Engpässe befasst.
Im Vorfeld der Vorlage einer umfassenden Reform der Arzneimittelgesetzgebung in der Europäischen Kommission am 26. April 2023 habe ich der zuständigen Kommissarin und ihrem Team immer wieder gesagt, dass der Vorschlag unbedingt auch das Thema Arzneimittelknappheit anpacken muss. In den vorgelegten Dokumenten, die zur Zeit im Parlament und Ministerrat bearbeitet waren, stehen wieder nur wenige kleine Fortschritte:
• Nationale zuständige Behörden überwachen Engpässe in den Mitgliedstaaten und berichten an die EMA (Europäische Arzneimittel-Agentur), die bei kritischen Engpässen die Führung übernimmt.
• Die Leitungsgruppe der EMA für Engpässe und Sicherheit von Arzneimitteln (MSSG) nimmt eine EU-Liste von kritischen Arzneimitteln an, die eine koordinierte Maßnahme auf EU-Ebene erfordern.
• Inhaber von Marktzulassungen (MAHs) sind verpflichtet, die Zuständigen Behörden mindestens 12 Monate vor dem Rückzug von Arzneimitteln und mindestens 6 Monate vor temporären Versorgungsunterbrechungen zu informieren, die länger als zwei Wochen dauern.
Um es ganz klar zu sagen, all diese Maßnahmen reichen nicht aus und wir brauchen dringend stärkere prioritäre Aktionen. Mittlerweile hat Belgien im Ministerrat einen Vorschlag für eine Critical Medicines Act vorgelegt. Das Papier von Belgien sieht im Wesentlichen folgende Punkte vor:
• Einrichtung eines freiwilligen Solidaritätsmechanismus innerhalb der "Executive Steering Group on Shortages of Medicines Caused by Major Events" (MSSG), um akute Engpässe bei Medikamenten in Mitgliedstaaten vorübergehend zu lindern.
• Erstellung einer europäischen Liste kritischer Medikamente, deren Versorgung, Produktion und Wertschöpfungsketten überwacht werden müssen.
• Einführung eines Critical Medicines Act, um Abhängigkeiten von kritischen Medikamenten und Inhaltsstoffen zu reduzieren, besonders bei Produkten, für die es nur wenige herstellende Firmen oder Länder gibt.
Wo liegt der Kern des Problems und wo der Kern der Lösung?
Ich unterstütze diesen Vorschlag und habe mich mit Kollegen aus dem Europäischen Parlament mit der Bitte um Unterstützung auch an die Europäische Kommission gewandt. Ein Punkt ist aus meiner Sicht zentral. Wir müssen bei den Arzneimitteln, für die kein Patentschutz oder sonstiger Schutz des geistigen Eigentums gilt, die also grundsätzlich sehr preiswert sind, von der totalen Billigmentalität weg. Es gibt Medikamente, bei denen die Tagestherapiekosten bei 0,01€ liegen. Dies hat dazu geführt, dass diese Medikamente zum ganz überwiegenden Teil in China und Indien unter zum Teil zweifelhaften Bedingungen hergestellt werden. Experten haben schon lange davor gewarnt, dass dies zu Engpässen und Knappheit von Arzneimitteln führt. Die Billigmentalität ist in Deutschland noch stärker ausgeprägt als in anderen europäischen Ländern. Entscheidend waren Reformen der früheren SPD-Gesundheitsministerin Ulla Schmidt, die den jetzigen Gesundheitsminister Karl Lauterbach seiner Zeit als Berater hatte.

Auch wenn die Probleme unter der Gesundheitsministerin Ulla Schmidt begannen, sollte man jedoch nicht zu sehr parteipolitisch argumentieren, denn auch Gesundheitsminister anderer
Parteien haben nicht rechtzeitig und nicht ausreichend umgesteuert.
Was jetzt passieren muss?
1. Klares Commitment in Deutschland und Europa, dass es sich lohnt den europäischen Markt zu beliefern.
Wir brauchen in Deutschland und Europa ein klares Commitment der für das Gesundheitssystem Verantwortlichen, dass sich Produktion in der Europäischen Union lohnt und dass es sich lohnt, den europäischen Markt mit Arzneimitteln zu beliefern. Es werden im Gesundheitssystem horrende Summen ausgegeben und auch für noch patentgeschützte oder durch Unterlagenschutz abgedeckte Arzneimittel sind die Kosten extrem hoch. Eine deutliche Steigerung der Ausgaben für patentfreie Arzneimittel würde viele Probleme lösen und angesichts der anderen hohen Kosten kaum ins Gewicht fallen. Diese Entscheidungen müssen möglichst in allen europäischen Mitgliedstaaten, mindestens aber in den großen europäischen Mitgliedstaaten getroffen werden. Die in Deutschland auf Vorschlag von Bundesgesundheitsminister Karl Lauterbach getroffenen Maßnahmen können im Einzelfall ein wenig Linderung verschaffen, helfen aber nicht, das Problem wirklich und systematisch zu lösen. Am 05. April 2023 hat das Bundeskabinett den Entwurf des "Arzneimittel-Lieferengpassbekämpfungs- und Versorgungsverbesserungsgesetz (ALBVVG)" beschlossen. Das Gesetz beinhaltet Maßnahmen wie die Lockerung von Preisregeln für Kinderarzneimittel, die bevorzugte Berücksichtigung von Antibiotika mit Wirkstoffproduktion in der EU bei Ausschreibungen und die Einführung eines Frühwarnsystems zur Erkennung von drohenden Lieferengpässen. Die Maßnahmen beziehen sich nur auf einen Teil der Arzneimittel, die knapp sind, sodass es kaum eine Perspektive für die anderen Patienten gibt und sie werden von den Krankenversicherungen zum Teil zurecht dafür kritisiert, dass es eben nationale Maßnahmen sind. Wir brauchen die Marktmacht möglichst aller 440 Millionen Menschen in der Europäischen Union, um umzusteuern. Dazu müssen die europäischen Staaten zusammen handeln. Auf Dauer brauchen wir eine europäische Gesetzgebung, die vorschreibt, dass bei der Ausschreibung von patentfreien Arzneimitteln nicht nur der Preis, sondern auch die Qualität und insbesondere die Lieferfähigkeit eine Rolle spielt. Es muss sich lohnen, in der EU statt in China oder Indien zu produzieren. Kurzfristig sollte es Absprachen mindestens zwischen den großen Mitgliedstaaten geben, die eine entsprechende Praxis bei den Ausschreibungen gemeinsam durchführen müssen. Dass Minister Lauterbach in Europa wenig vernetzt ist und hier national denkt, führt dazu, dass das Problem nicht wirklich gelöst werden kann und nebenbei auch zu höheren Kosten. Auf meinem Brief zu diesem Thema vom Mai 2023 hat Lauterbach, wie auch auf viele andere Briefe, die ich in Sachen europäischer Gesundheitspolitik geschrieben habe, bis heute nicht geantwortet.
2. Auch Europäische Kommission muss noch stärker initiativ werden.
Auch die Europäische Kommission ist bisher nicht wirklich an die Wurzel des Problems herangegangen. Die Kommission muss unbedingt kurzfristig Initiativen ergreifen, um die Vorschläge Belgiens für den Critical Medicine Act zu unterstützen und sollte dringend an die Mitgliedsstaaten appellieren, gemeinsam abgestimmte Ausschreibungen durchzuführen, bei denen Versorgungssicherheit und die Produktion in Europa besser honoriert wird.
3. Vorschläge der Europäischen Kommission umsetzen.
Auch wenn die Maßnahmen das Problem nicht an der Wurzel packen, sollten die Vorschläge der Europäischen Kommission im Arzneimittelpaket schnell angenommen werden. Dazu muss möglicherweise das Paket aufgeschnürt werden und andere kontroverse Punkte zunächst zurückgestellt werden. Die Europäische Arzneimittelagentur sollte Ihre Kompetenzen energisch nutzen, um zumindest die Symptome zu lösen.
4. Pragmatische Maßnahmen in den Bundesländern.
Ich unterstütze die Maßnahmen, die die deutschen Bundesländer getroffen haben, um kurzfristig Abhilfe zu schaffen, da eine substanzielle Lösung je nach Präparat, Monate oder sogar Jahre dauert, muss es möglich sein, Medikamente, die in Deutschland nicht zugelassen sind, aber sicher sind, schnell und unbürokratisch zuzulassen. Apotheken und Ärzte müssen mehr Flexibilität bei der Verschreibung von Medikamenten enthalten und dadurch von Bürokratie entlastet werden.
Ich habe mich deshalb jetzt auch noch mal mit einem Brief an Kommissionspräsidentin Ursula von der Leyen und Gesundheitskommissarin Stella Kyriakides gewandt.
1 https://www.iit-berlin.de/wp-content/uploads/2023/07/2_WEB_2023_07_14_iit-perspektive_Nr-65_Arzneimittelknappheit-in-Deutschland_final.pdf



